Le blog santé dédié aux exercices pro
COVID-19 : Protéger nos professionnels de Santé
Dans le monde entier, alors que des millions de personnes restent à la maison pour réduire au maximum la transmission du nouveau coronavirus SARS-CoV-2, les professionnels de santé se préparent à faire exactement le contraire. Ces médecins, infirmiers, aides-soignants et les autres personnels de santé sont en première ligne dans les cliniques et les hôpitaux, mais aussi dans les cabinets et les centres de soins de ville, exposés à un risque particulièrement élevé de COVID-19.
Lire la suite
MULTIMORBIDITÉ : Une expérience patient positive passe par la coordination des soins
Les personnes atteintes de comorbidités chroniques ont besoin d'un soutien et de services médicaux et hospitaliers supplémentaires, ce qui entraîne des dépenses de santé plus élevées. Cette équipe de la George Mason University (Virginie) qui a analysé l’expérience de soins des patients souffrant de multiples maladies chroniques dans un centre de santé centré sur le patient (CareFirst Patient-Centered Medical Home), apporte à nouveau une confirmation de l’importance de soins coordonnés pour les résultats de santé mais aussi pour le vécu des patients.
Lire la suite
BURN OUT : Un rapport de consensus confirme sa prévalence élevée chez les professionnels de santé
Un rapport de consensus, américain, montre que l'épuisement professionnel est fréquent chez les professionnels de santé. Publié par la National Academy of Medicine (NAM), le rapport indique que l’épuisement professionnel touche aujourd’hui entre un tiers et la moitié des infirmières et des médecins américains et entre 45 et 60% des étudiants en médecine. Il préconise des recommandations centrées non seulement sur la création d’environnements de travail et d’apprentissage plus efficients mais aussi sur la réduction de la charge de travail administratif.
Lire la suite
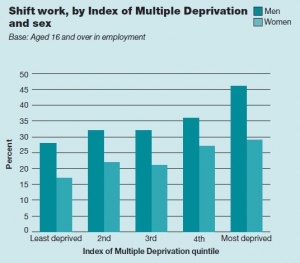
TRAVAIL POSTÉ: Quel impact sur les résultats de santé
Un travail à horaires variables est plus rarement un choix qu’une nécessité économique. Cette grande enquête de Santé britannique, présentée par le National Health Service confirme que le travail posté, corrélé à des rythmes circadiens perturbés est associé à des taux plus élevés d'obésité et de problèmes de santé. Les principaux effets du travail posté : un indice de masse corporelle (IMC) plus élevé et une incidence accrue des maladies chroniques, comme le diabète.
Lire la suite
COOPÉRATION PLURIDISCIPLINAIRE: Quel protocole?
La démarche de coopération concerne tous les professionnels de santé, quel que soit le secteur et cadre d'exercice (libéral, salarié en établissements de santé public ou privé, centres de santé, cabinet libéral, maison de santé pluridisciplinaire…). Les pharmaciens, comme les médecins, sont particulièrement concernés. La loi HPST a eu, notamment, pour objectif de favoriser le développement des coopérations entre professionnels de santé.
Lire la suite
ASEPSIE: Le clavier d'ordi qui élimine les virus!
Bon, il s’agit de germes, de virus ou…de bactéries qui peuvent se glisser « entre les touches » du clavier et d’un dispositif très astucieux, particulièrement adapté aux secteurs où l’asepsie est de mise. Vioguard ™ LLC annonce, au 4 janvier que l’Agence américaine, Food & Drug Administration vient de donner son autorisation à son clavier d'ordinateur Vioguard auto-désinfectant, pour une utilisation en milieu hospitalier.
Lire la suite
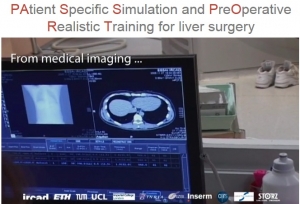
CANCER du FOIE: Le foie virtuel qui zoome et qui fait foi
Le projet Patient-Specific Simulation and Pre-Operative Realistic Training ou Passport est une nouvelle technologie de «foie virtuel» qui aide à détecter les tumeurs du foie. Mis au point par des scientifiques européens, ce «foie virtuel» qui analyse en ligne des clichés du foie des patients, oriente le chirurgien dans ses opérations des tumeurs et contribue au prompt rétablissement du patient. C’est une technologie «open source» disponible en ligne, qui permet la collaboration entre les chirurgiens et leur permet de partager leurs analyses.
Lire la suite
La SIMULATION en Santé, un outil possible de développement professionnel continu?
La HAS publie les conclusions du rapport demandé aux Pr. Jean-Claude Granry et du Dr Marie-Christine Moll sur la simulation en santé. Un état des lieux national et international des initiatives existantes et des propositions pour favoriser le déploiement de la simulation en santé dans le champ du développement professionnel continu (DPC). Un groupe de travail chargé de définir des bonnes pratiques en matière de simulation vient également d’être mis en place.
Lire la suite
RESPONSABILITÉ CIVILE MÉDICALE: Nouvelle réforme, nouveau plafond de garantie à 8 millions
Avec la nouvelle réforme de la RCP, le plafond de garantie passe de 3 à 8 millions d'euros, nous rappelle le service juridique de la MACSF. Mise en œuvre depuis le 1er janvier 2012, la réforme s'articule autour de 2 axes, le relèvement des plafonds de garanties et la création d’un fonds de garantie des accidents médicaux. Elle permet ainsi de sécuriser l'activité des professionnels de santé libéraux.
Lire la suite
FORMATION en Gynécologie Obstétrique Humanitaire: Un succès depuis 10 ans déjà
Depuis plus de 10 ans, Gynécologie Sans Frontières (GSF), en partenariat avec la Faculté Libre de Médecine de l'Université Catholique de Lille, la Faculté de Médecine de l'Université de Nantes et sous l’égide du Collège National des Gynécologues Obstétriciens de France (CNGOF), organise une Formation en Gynécologie Obstétrique Humanitaire (FGOH). Zoom sur les prochaines formations.
« Gynécologie Sans Frontières » (GSF) est une organisation non gouvernementale ONG créée en 1995.
Lire la suite
Rechercher
Accueil
Articles récents
- BiomedGPT : L'IA qui joint l’imagerie médicale au texte scientifique 10 novembre 2024
- INFIRMIER(E)S : Épuisement professionnel, sécurité et qualité des soins 7 novembre 2024
- TÉLÉSANTÉ : Forte valeur ajoutée pour les personnes vivant avec le VIH 15 octobre 2024
- CONTINUITÉ des SOINS : Moins de consultations, moins d’hospitalisations > Connaissez-vous Hublo ? 14 octobre 2024
- TÉLÉCONSULTATION : Elle vaut pour la santé mentale aussi ! 27 septembre 2024