
Elles ont précédé nos Maisons de Santé pluridisciplinaires (MSP) et aux Etats-Unis, et on les appelle « les maisons de santé centrées sur le patient (PCMH pour patient-centered medical homes). Un groupe de travail de médecins en soins primaires, le Patient-Centered Primary Care Collaborative (PCPCC) livre un premier bilan des effets plutôt positifs de ces structures. En particulier en termes « d’expérience et de satisfaction Patient ».
Les PCMH comme les MSP ont pour objectif d’offrir ax patients des soins continus et coordonnés proches de leur domicile. Tous les besoins en soins de santé du patient, y compris la prévention, le diagnostic et le traitement des maladies, et même les soins de fin de vie, sont pris en charge aux Etats-Unis. L’idée sous-jacente est qu’une équipe coordonnée de soins de santé primaires qui suit un patient tout au long ou durant une grande partie de sa vie peut lui apporter des soins de qualité supérieure.
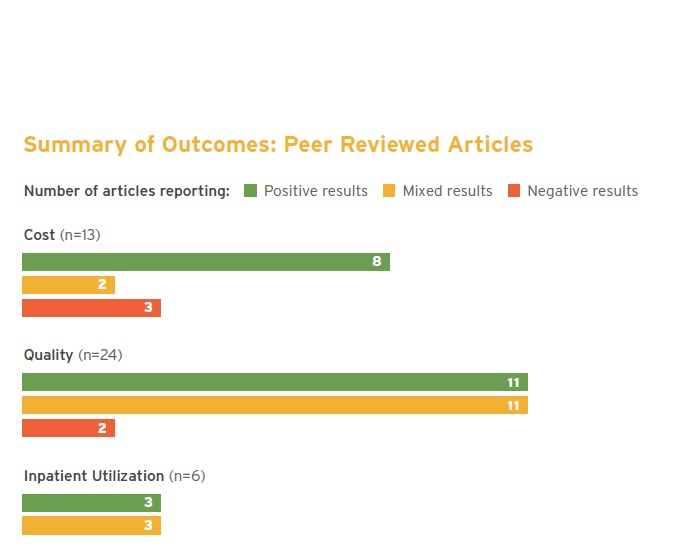
Le groupe de travail collaboratif de l’Académie américaine des médecins de famille sur les soins de santé primaires centrés sur le patient a analysé le lien entre ces nouvelles pratiques et les résultats santé pour les patients. Des études de plus en plus nombreuses, prises en compte dans le rapport, ont commencé à étudier l’impact des améliorations apportées aux soins primaires. Leur analyse constate, globalement, une réduction des coûts et de meilleurs résultats, en particulier chez les patients présentant des affections plus complexes.
Précisément,
- la plupart des études révèlent une tendance vers un effet positif sur la qualité des soins- même si …ces résultats positifs s’avèrent très variables, peu d’études faisant état de la même qualité et l’implémentation des structures de soins primaires différant ;
- la collaboration de nouveaux professionnels au sein des équipes de soin dont « des gestionnaires de cas » ou des pharmaciens, apporte des résultats prometteurs ;
- les interventions « d’équipe » impactent significativement les résultats de santé et l’expérience du patient ;
- plus l’ancienneté de la structure et de sa pratique coordonnée est importante et plus le patient est à risque de comorbidités multiples, plus significatif est le bénéfice de ce type de suivi pour le patient, y compris en termes de coûts de soins de santé ;
- les effets en terme de nombre de consultations, de visites aux Urgences ou d’hospitalisations restent mitigés ; Cependant, dans les territoires où ces structures sont les mieux implantées et avec « de bonnes pratiques », les chercheurs notent une réduction de 15% des visites aux urgences ;
- toutes les études portant sur la satisfaction des patients montrent des résultats positifs.
L’expérience du patient apparaît « améliorée », grâce à des soins mieux coordonnés et une communication de meilleure qualité. La structure permet au médecin de premier recours de développer également une relation à long terme avec le patient, ce qui favorise l’amélioration de la qualité des soins apportés au patient. Enfin, au fur et à mesure que les soins de santé passent d’un modèle à l’acte à un modèle de soins fondé sur la valeur et histoire du patient, les résultats de santé progressent,
et, encore une fois en particulier chez patients atteints de comorbidités nécessitant des soins coordonnés.
